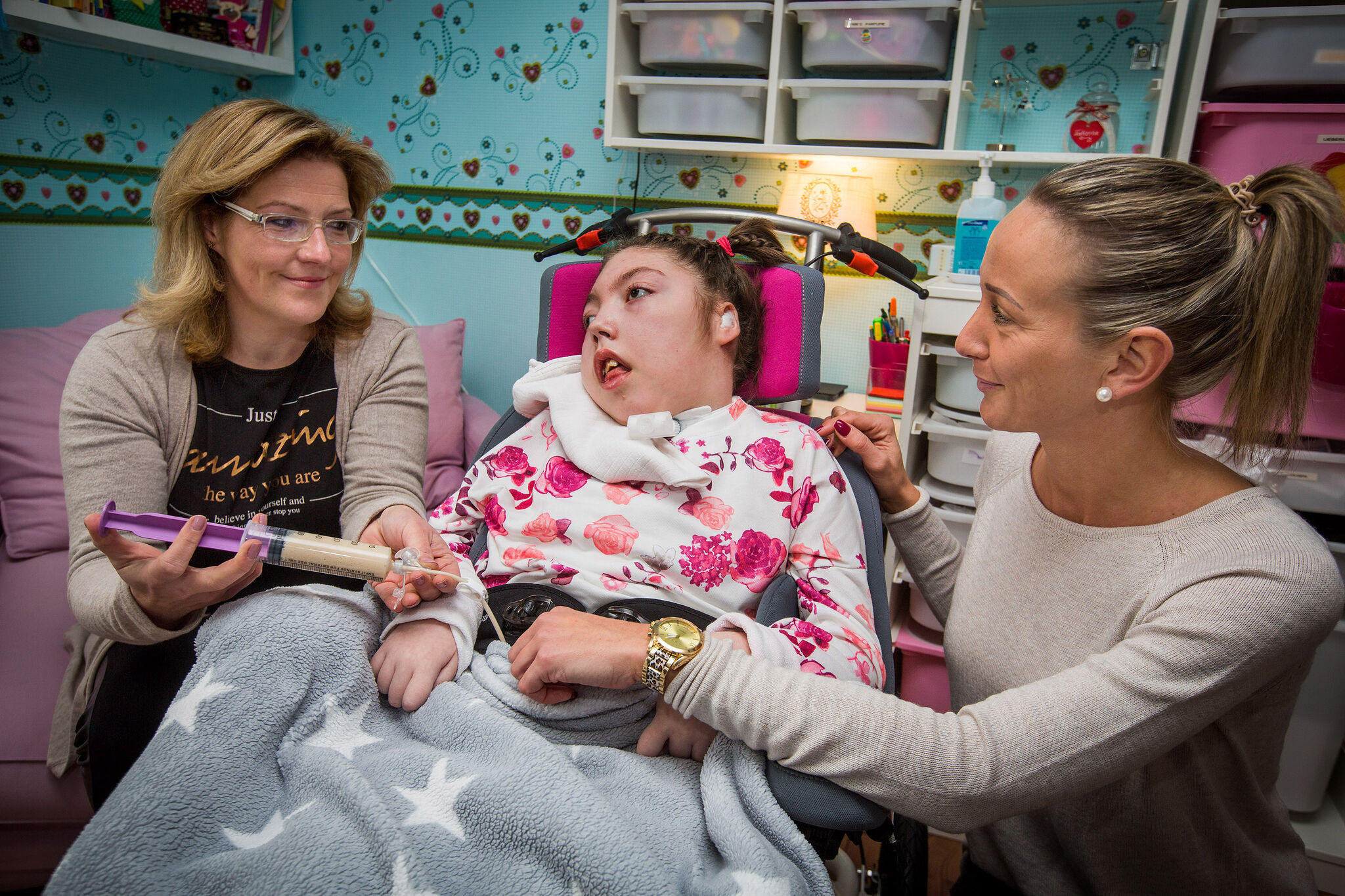Die Schmerzen nehmen und einfach da sein
Die Darstellung der Archivmeldungen wird kontinuierlich verbessert. Sollten Sie Fehler bemerken, kontaktieren Sie uns gerne über support@systeme-e.de
Palliativ-Fachkräfte ermöglichen schwer kranken Kindern ein Leben zu Hause
Eftelya sitzt in einem Spezialrollstuhl im Wohnzimmer ihrer Familie in Osnabrück. Die Sechsjährige ist taub und blind, kann sich nicht bewegen. Ihr Gehirn ist stark geschädigt. Sie leidet unter Epilepsie, seit sie ein halbes Jahr alt ist. "Jeden Tag hat sie Anfälle, mal stärker, mal schwächer", erklärt Kinderkrankenschwester Janine Habermann (32). "Die Epilepsie hat Eftelya nach und nach all ihre Fähigkeiten genommen." Ein kurzer Blick zur Mutter, dann ergänzt Habermann: "Irgendwann wird sie daran sterben."
Habermann ist Fachkraft für ambulante Kinderpalliativpflege. Sie sorgt seit vier Jahren dafür, dass Eftelya zu Hause bei ihrer Familie bleiben kann und nur selten in die Klinik muss. Sanft streicht sie über den Arm des Mädchens: "Wir tun alles, damit es ihr gutgeht." Mutter Melahat Dogdu (28) ist froh, dass Janine Habermann Blut abnehmen, Medikamente spritzen, bei plötzlicher Atemnot eingreifen kann und immer mit den Ärzten in Kontakt steht. "Ich vertraue ihr", sagt Dogdu. Dabei drückt sie ihren Jüngsten liebevoll an sich.
Im nächsten Moment rutscht Can-Sadik (1) von Mamas Schoß und flitzt immer um den Rollstuhl herum. Dann blickt er Janine herausfordernd an. Als sie ihn hochhebt, drückt er seiner Schwester einen Kuss auf die Wange und strahlt. Für Can-Sadik gehört die Krankenschwester schon fast zur Familie, so oft ist sie da.

Habermann ist eine von rund 60 Kinderpalliativ-Fachkräften in Niedersachsen und mehreren Hundert in ganz Deutschland. In 24 Kinder-Palliativteams kümmern sie sich gemeinsam mit Ärzten und Psychologen um Mädchen und Jungen, die wie Eftelya an einer lebensbegrenzenden Erkrankung leiden. Palliativ heißt: Die Lebensqualität soll bestmöglich erhalten werden, es geht um Zuwendung und die Linderung von Schmerzen. Seit 2007 haben diese Patienten einen Anspruch auf die sogenannte "Spezialisierte ambulante Palliativversorgung für Kinder und Jugendliche".
Die Teams sind je nach Bundesland und Region unterschiedlich aufgestellt, sagt Holger Fiedler, Pflege-Experte bei der Deutschen Gesellschaft für Palliativmedizin. Das liegt auch am Stadt-Land-Gefälle. In Ballungsgebieten arbeiten die Ärzte und Fachkräfte in den Teams fast ausschließlich mit Palliativpatienten. "In einem Flächenland wie Niedersachsen ist das kaum möglich."
Dort sind die meisten als Kinderkrankenschwestern oder Kinderärzte tätig und werden nur bei Bedarf als Palliativ-Fachkräfte angefordert. Das macht die Zusatzausbildung nicht gerade attraktiv. Mittlerweile ist die Versorgung jedoch auch in den ländlichen Regionen im Wesentlichen gewährleistet, sagt Annette Sander, ärztliche Leiterin des Kinder-Palliativteams Niedersachsen, das sechs Regionalteams umfasst.
Dennoch gibt es aufgrund des allgemeinen Pflegekräfte-Mangels auch insgesamt zu wenige ausgebildete Kinderpalliativ-Pflegekräfte, schränkt Fiedler ein. Auch Habermann betreut im ambulanten Kinder-Pflegedienst Caselato sowohl kranke wie auch Palliativ-Patienten. Ihr Einzugsgebiet reicht bis ins Emsland. "Dafür muss ich oft auch außerhalb meiner normalen Schichten raus", sagt die 32-Jährige.

So wie für Fabienne. Die 15-Jährige leidet wie Eftelya unter Epilepsie und hat häufig Infekte und akute Atemnot. Früher zwangen diese Krisen sie immer ins Krankenhaus. Seit neun Jahren ist sie Janine Habermanns Patientin und kann nun auch bei Fieber oder Lungenentzündung meistens in ihrer gewohnten Umgebung bleiben. "Die ersten sechs Jahre ihres Lebens habe ich mit Fabienne fast nur in der Klinik verbracht", sagt ihre Mutter Kathrin Lakota. "Deshalb bin ich Janine unendlich dankbar."
Rund 23.000 Kinder und Jugendliche leben in Deutschland mit einer lebensbegrenzenden Erkrankung, erläutert Sander. Etwa zehn Prozent von ihnen brauchen wie Eftelya und Fabienne eine palliative Versorgung, um Schmerzen oder Atemnot zu lindern. Diese Versorgung setzt nicht erst unmittelbar am Lebensende ein, wie zumeist bei Erwachsenen. Sondern sie ist oft über viele Jahre notwendig.
Manchmal helfe es auch einfach, nicht immer allein entscheiden zu müssen, was noch gut ist für Fabienne, sagt Kathrin Lakota. "Je älter sie wird, desto mehr Angst habe ich, dass sie von mir geht. Da tut es gut, mit Janine zu sprechen", sagt Lakota und blickt die Krankenschwester mit einem warmen Lächeln an. Die nickt und erwidert das Lächeln. Ja, bei aller Konzentration auf die Medizin sei eben auch das wichtig: "Ich muss immer mit den Eltern im Gespräch bleiben und wir müssen gemeinsam einen Weg finden."
Fast zwangsläufig entwickelt sich zu den Patienten und ihren Familien eine große Nähe, auch wenn Habermann längst nicht alle Patienten so intensiv betreut wie Eftelya und Fabienne. Das mache es bei aller Professionalität auch für sie oft schwer, das Unvermeidliche zu ertragen.
"Kinder sollen eigentlich nicht sterben", sagt Habermann. Dieser Gedanke sei ihr nach wie vor präsent. "Aber ich weiß, ich kann ihnen, bis es soweit ist, die Schmerzen nehmen, ihnen das Leben so angenehm wie möglich machen und einfach für sie da sein."